简述胆道恶性肿瘤的规范化诊疗
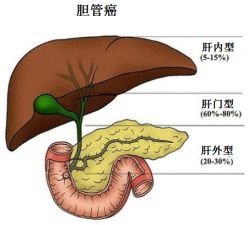
根据肿瘤发生的解剖部位起源,胆道恶性肿瘤(BTC)可分为胆管癌(包括肝内胆管癌、肝门部胆管癌、肝外胆管癌)和胆囊癌。既往临床学界对其规范化诊疗模式仍存有分歧,近年来,伴随着新型治疗手段的涌现、治疗理念的革新以及相关中外权威指南共识的制定,BTC诊疗模式已从非专科模式转变到专科化模式,并且正在从单学科治疗模式转变为MDT治疗模式,BTC的全程规范化诊疗模式的推动已是大势所趋。
BTC规范化诊疗第一步:全程化管理
BTC的规范化诊疗不是“单打独斗”,而是覆盖筛查、诊断、治疗、随访各个环节的全程化管理,其核心环节是外科手术的可切除性评估,并基于能否实施根治性手术制定后续管理方案。全程化管理过程中需引入多学科协作(MDT),即包括肿瘤外科、肿瘤内科、影像科、病理科、介入治疗科、营养科在内的多学科医师共同商议,基于患者个体情况,制定并动态调整个体化治疗方案。
BTC规范化诊疗第二步:精准筛查与诊断
BTC发病隐匿,早期症状往往不具有特异性,可表现为腹痛、食欲不振、疲惫等,故诊断时多为晚期。对高危人群的筛查是提高胆道肿瘤生存率的关键,常用的筛查方法包括超声检查、CA19?9、癌胚抗原(CEA)等血清肿瘤标志物。GBC的危险因素包括胆囊结石、胆囊息肉(单独的和有症状的息肉>1cm)、慢性胆囊炎、肥胖、糖尿病等;CC的危险因素包括原发性硬化性胆管炎(PSC)、肝硬化、肝吸虫、肥胖、Lynch 综合征、慢性乙/丙型病毒性肝炎、胆石症、胆管形态异常和炎症性肠病等。中国《胆囊良性疾病外科治疗的专家共识》指出,即使是胆囊良性疾病患者,如有胆囊癌危险因素,同样建议行胆囊切除术。
胆道肿瘤的精确诊断需要经过实验室、影像学、病理学、可切除性等多方面检查评估。实验室检查包括血常规、肝功能、凝血功能等,需尤其关注肿瘤标志物水平。影像学检查包括常规腹部增强CT、MRI增强扫描、磁共振胰胆管成像(MRCP)、术前行PET?CT、超声内镜(EUS)、经皮经肝胆管造影(PTC)及内镜逆行性胆胰管造影(ERCP)等。对于有影像学证据且可行根治性手术的患者,术前无需强求明确病理学检查结果。对于拟行非手术肿瘤治疗的患者,应根据患者具体情况采取恰当的技术手段获得病理学检查结果。由于根治性切除是目前唯一可能治愈胆道统恶性肿瘤的手段,所以需以影像学检查为依据,重点评估大血管侵犯情况、胆管侵犯情况、淋巴结转移情况、肝脏实质受侵范围、邻近器官受累程度、有无远处转移病灶等情况,判断病灶的可切除性。对于拟行肝切除的BTC患者,术前需行肝脏储备功能测定,包括Child-Pugh评分、吲哚菁绿15 min潴留率检测等。此外,由于梗阻性黄疸是BTC常见的病理生理状态。需结合患者的病史、实验室检查和影像学检查结果,明确黄疸的程度、原因及梗阻部位,为后续治疗方案提供参考。
BTC规范化诊疗第三步:基于患者特点的个体化治疗
对于可切除的患者,手术切除仍是BTC治疗的首选方法,具体的切除方案,应根据肿瘤类别、术前评估结果和TNM分期,并结合术中探查情况而定,争取根治性切除。基于BILCAP研究6、ASCOT研究7阳性结果,BTC患者应在切除手术后,尽早行卡培他滨或替吉奥辅助治疗,辅助治疗应维持6~8个周期,从而减少复发、改善患者预后。术后常规行辅助放疗尚缺乏确切证据支持,但对于T2期及以上的胆道恶性肿瘤根治性切除术后、R1切除或淋巴结阳性患者,联合氟尿嘧啶或卡培他滨的放化疗可能带来生存获益。
对于局部进展期患者,经MDT评估如直接手术难以带来生存获益,可在取得病理学检查结果后开展术前新辅助治疗,定期评估结果,综合评价是否实施根治性手术。术前新辅助治疗尚无标准推荐方案,各单位可选择性开展临床研究。新辅助治疗后的手术时机视药物类别而定,例如,对于细胞毒性化疗药物,停药后4~6周是最佳手术时间窗;对于抗血管生成类靶向药物,一般术前需停药4~6周以保证手术的安全性。
对于不可切除的患者,应首先考虑进行全身性系统治疗,推荐由MDT参考相关指南或根据各单位开展的临床试验制定个体化精准治疗方案。系统治疗方案选择多样:ABC-02研究奠定了吉西他滨联合顺铂方案(GC方案)在系统治疗中的基石地位,近年来TOPAZ-1研究9和KEYNOTE-966研究10也提供了免疫治疗(度伐利尤单抗、帕博利珠单抗)联合GC方案作为一线治疗的新选择。在一线化疗失败或肿瘤发生进展的情况下,目前普遍建议将FOLFOX方案(亚叶酸钙+氟尿嘧啶+奥沙利铂)作为晚期胆道恶性肿瘤二线治疗的标准化疗方案。基于分子分型的靶向药物也可作为有相关生物标志物表达患者的选择。对于无法耐受系统治疗或系统治疗效果不佳的不可切除BTC患者,局部区域性治疗可作为备选方案,常用方案包括放疗、热消融、光动力治疗、经血管介入治疗(如经肝动脉化疗栓塞、肝动脉灌注化疗、90钇微球肝动脉放射栓塞)等。同时,以重建胆汁引流为核心的支持治疗或能改善患者的生活质量,延长生存期。
BTC规范化诊疗第四步:定期积极随访
BTC的随访分为两种情况,其一是早期根治术后的随访。CSCO指南3提出,随访频率可根据术后时间的延长而放缓,如术后2年以内,每3个月随访1次;术后2~5年,每6个月随访1次;5年后,随访时间可以延长至每年1次。随访内容包括临床检查、血液检测(血常规、血生化、肿瘤指标CEA、CA19-9)、胸腹盆CT或胸部CT、腹部MR扫描等。另外,对于术前CEA和CA19-9升高的患者,若实验室检查发现两者或单一指标升高,可以随时安排临床检查。
其二为晚期或不可切除的患者在接受姑息性治疗后的随访。对于这类患者,指南建议在接受全身或局部治疗期间,按评价疗效要求或根据并发症,每8~12周随访1次。其中,CA19-9和CEA用于病情监测,也需进行胸腹盆CT或胸部CT、腹部MR扫描。
同类文章排行
- 简述胆道恶性肿瘤的规范化诊疗
- 亚盛医药APG-2575上市申请获受理 “叫板”艾伯维血液肿瘤明星药物
- 新抗体药精准引导免疫系统攻击癌变
- R/R MCL患者CAR-T治疗后的疾病进展与挽救治疗策略探索
- 为癌症治疗提供新思路!西电生科院团队设计合成新可注射水凝胶
- 精准癌症疫苗的新战术——微生物免疫治疗载体
- 打破第三代EGFR-TKI耐药壁垒,精准诊疗助力NSCLC生命续航
- 简单加法不可取,LS-SCLC免疫治疗与放化疗联用的介入时机或可决定成败!
- 晚期 NSCLC 免疫治疗生物标志物探索颇丰,持续推进疗效的精准预测
- HER2 ADC改写HER2突变晚期NSCLC治疗格局
最新资讯文章
您的浏览历史